Potilaiden elinajan ennuste on koko ajan kasvanut.
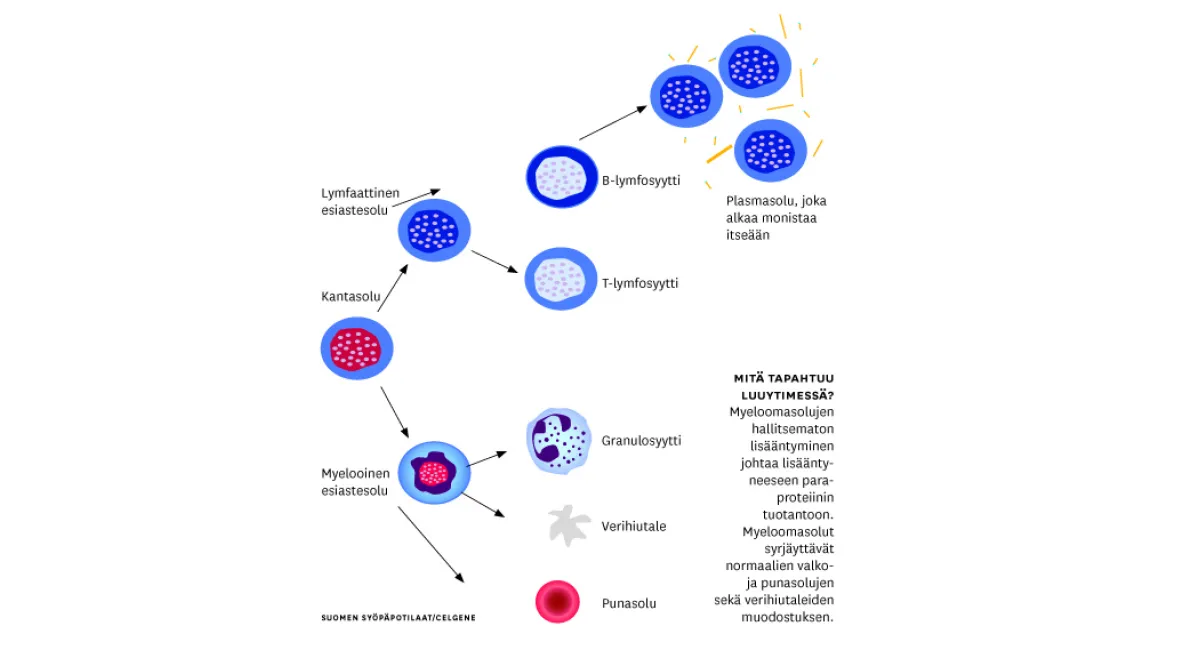
Joskus luuydin on normaali, mutta plasmasolukloonia esiintyy luuytimen ulkopuolella. Silloin puhutaan plasmasytoomista, jotka muistuttavat kiinteitä kasvaimia.
– Taudin syntymisen, eli mutaatioiden, ydinsyytä ei tunneta. Selitystä on haettu muun muassa viruksista. Toistaiseksi myeloomasta paraneminen on harvinaista, toteaa aluehematologi Raija Silvennoinen Kuopion yliopistollisesta sairaalasta.
Hän muistuttaa, että uusien lääkkeiden myötä potilaiden elinajan ennuste on koko ajan kasvanut. Nykyään se on keskimäärin 6–7 vuotta hoitojen aloittamisesta, uusimmilla hoidoilla jopa 10 vuotta.
Tauti saadaan hoitojen avulla kuriin, mutta se uusii ennen pitkää. Välissä voi olla useita vuosia rauhallista aikaa.
Tavallisimpia oireita ovat luustokipu, luunmurtumat, uupumus, painonlasku, toistuvat infektiot ja tuntohäiriöt. Taudin jäljille päästään, kun verikokeissa paljastuu korkea senkka ja matala hemoglobiini.
Potilaalla voi olla myös munuaisten vajaatoimintaa. Röntgenkuvissa jotkin luukohdat näyttävät ikään kuin reikäisiltä. Nämä ovat myeloomasolujen kasaumia, joissa luu ei ole yhtä tiheää kuin ympäröivä kudos.
– Suurimmalla osalla potilaista on luustomuutoksia. Diagnoosin tekeminen voi perusterveydenhuollossa pitkittyä, jos potilaalla on ensioireina epämääräisiä selkä- ja nivelsärkyjä. Jos selkäkipu kestää parikin kuukautta, ei kannata enää turvautua särkylääkkeisiin, vaan tutkia tilanne tarkemmin.
Kun epäillään myeloomaa, otetaan veri- ja virtsakokeet ja katsotaan, löytyykö epänormaalia valkuaisainetta. Samoin tehdään luuydintutkimus ja varmennetaan, onko luuytimessä pahanlaatuisia plasmasoluja.
Luusto myös röntgenkuvataan, jolloin nähdään, onko luissa reikäisiä muutoksia. Joskus tarvitaan magneetti- tai tietokonekerroskuvausta.
Potilaat voivat olla vuosia seurannassa, ennen kuin hoito alkaa.
Hoito aloitetaan vasta sitten, kun myelooma aiheuttaa potilaalle oireita. Ellei toimintahäiriöitä ole mutta paraproteiinia löytyy, puhutaan orastavasta myeloomasta.
Potilaat voivat olla vuosia seurannassa, ennen kuin hoito alkaa.
– Tämä saattaa tuntua monista potilaista pahalta. Yritän aina selvittää, että myelooma on hyvin erilainen tauti kuin esimerkiksi rinta- tai keuhkosyöpä. Vaikka syöpä on elimistössä, siinä on usein pitkä rauhallinen esivaihe, ennen kuin se lähtee etenemään. Tällä hetkellä ei ole riittävästi näyttöä, että oireettoman myelooman hoitaminen olisi hyödyllistä.
Tilanne voi lähivuosina muuttua. Meneillään on tutkimuksia, joissa korkean riskin kytevää myeloomaa sairastavilla potilailla on aloitettu hoito, ennen kuin oireisuus on täyttynyt. Hoidon ansiosta potilaiden elossaoloaika piteni lumeryhmään verrattuna. Pitkänajan näyttöä varhaisen hoidon hyödystä ei kuitenkaan vielä ole.
Myelooma on hyvin yksilöllinen tauti, kuten syövät yleensäkin. Myelooman eri tyyppien selvittämiseksi tehdään geenitutkimuksia. Niiden avulla pyritään erottelemaan niin sanottu standardiriskin tauti korkean riskin taudista ja nopeasti etenevästä sairaudesta.
Tulevaisuudessa saatetaan kehittää hoito-ohjelmia erilaisen riskiluokituksen potilaille.
Myelooman hoidossa käytetään usean lääkkeen yhdistelmiä. Perinteisiä lääkkeitä ovat solunsalpaajahoito melfalaani ja kortisoni. Tärkeitä uusia lääkkeitä ovat biologiset ja immunologiset lääkkeet: talidomidi, bortetsomibi ja talidomidista kehitetty lenalidomidi. Niiden ansiosta hoitoa tarvitsevien myeloomapotilaiden keskimääräinen elinaika on noussut kaksinkertaiseksi.
Lääkkeisiin liittyy sivuvaikutuksia, joita voidaan myös hoitaa. Kortisonilla on useita haittavaikutuksia. Myös talidomidin ja osin bortetsomibin aiheuttama neuropatia on hankala vaiva. Neuropatia ilmenee raajojen ääreisosissa pistelynä, puutumisena ja tikutteluna.
– Tehokkaampia ja samalla huomattavasti vähemmän sivuvaikutuksia aiheuttavia lääkkeitä on jo kehitetty. Toistaiseksi niitä ei vielä saa käyttää virallisesti Suomessa, Silvennoinen toteaa.
Lenalidomidista on tulossa kolmannen sukupolven lääke, pomalidomidi. Bortetsomibin parannettu versio, karfiltsomibi, on käytössä Yhdysvalloissa mutta ei vielä Euroopassa.
Lääkkeiden lisäksi myeloomapotilaita on hoidettu pitkään autologisella kantasolujensiirrolla, jossa kantasolusiirre kerätään potilaalta itseltään, pakastetaan nestetyppeen sekä palautetaan potilaalle suuriannoksisen solunsalpaajahoidon jälkeen.
Vieraan luovuttajan kantasolusiirtoa eli allogeenista siirtoa harkitaan yleensä hyväkuntoisilla, nuorehkoilla potilailla. Se tarjoaa paranemisen mahdollisuuden, mutta toimenpiteeseen liittyy menehtymisen riski. Toimenpiteen kevennetty versio, kevytesihoitoinen siirto on mahdollinen noin 65 ikävuoteen asti.
Jos potilaalla on luunmurtumavaara, käytetään sädehoitoa. Luustomuutoksia pyritään estämään luustolääkkeillä eli bisfosfonaattilääkkeillä, kalsiumilla ja D-vitamiinilla.
Uutta hoitomuotoa etsitään viruslääkkeistä.
– Pyrkimyksenä on kehittää rokotteita, joilla elimistön oma immunologia herätettäisiin taistelemaan myeloomasoluja vastaan. Edessä on vielä pitkä tie ennen kuin rokotteista saadaan apua.
Milloin hoidetaan?
Myelooman hoito aloitetaan vasta sitten, kun potilaalta on löydetty sairaita plasmasoluja luuytimestä tai kasvaimesta sekä paraproteiinia eli poikkeavaa valkuaisainetta verestä tai virtsasta. Lisäksi pitää olla ainakin yksi toimintahäiriö seuraavista:
- Korkea kalkkipitoisuus veressä eli hyperkalsemia
- Munuaisten vajaatoiminta
- Anemia, hemoglobiini usein alle 100
- Luustovaurioita tai osteoporoosia
Suomen syöpäpotilaiden myeloomaverkosto
Teksti Merja Perttula
Julkaistu Tehy-lehdessä 12/2014